热射病不是普通中暑,它是中暑最严重的类型,属于医学急症,死亡率极高(可高达50%或以上),必须立即识别并紧急救治!
一、什么是热射病?
热射病,俗称“重症中暑”,是指在高温高湿环境下,人体体温调节功能失调,产热大于散热,导致核心温度迅速升高(通常超过40℃),并伴有中枢神经系统功能障碍(如意识模糊、抽搐、昏迷)以及多器官(如肝、肾、心脏、凝血系统等)功能损伤的严重致命性疾病。简单理解:身体“散热系统”彻底崩溃,内部“烧”坏了。

二、为什么会得热射病?
环境因素(经典型热射病):长时间暴露在高温、高湿、无风的环境中。多见于年老体弱者、婴幼儿、孕妇、有慢性基础疾病(如心血管疾病、精神疾病、肥胖、糖尿病、甲亢等)的人群,以及居住条件差(通风不良、无空调)的人群。
高强度体力活动(劳力型热射病):在高温高湿环境下进行高强度体力活动或训练(如军训、消防、建筑、搬运、高强度运动等),身体产生大量热量无法及时散发。多见于健康的青壮年劳力者或运动员。
诱因叠加:脱水、睡眠不足、疲劳、穿着不透气的衣物、某些药物:(如利尿剂、抗胆碱能药、某些精神类药物)影响出汗等,都会大大增加风险。
三、热射病的关键症状(“三高”+神经异常)
高热:核心体温显著升高,通常>40°C(104°F)。(注意:体表温度如腋温可能不准,直肠温度更接近核心温度)。
意识障碍(中枢神经系统症状):这是热射病区别于普通中暑的最关键标志!
1.神志模糊、胡言乱语(谵妄)
2.抽搐、癫痫发作
3.昏迷
皮肤表现:经典型:皮肤干热发红(但早期可能出汗,后期无汗)。
劳力型:早期可能大量出汗,后期转为皮肤干燥。
其他严重症状(多器官损伤表现):
1.头痛、头晕、恶心、呕吐。
2.呼吸急促、心跳极快(心率可达160次/分钟以上)、血压可能升高或降低(休克)。少尿或无尿(提示肾脏损伤)。
3.皮肤瘀斑、牙龈出血、便血等(提示凝血功能障碍)。
4.黄疸(提示肝脏损伤)。
5. 肌肉酸痛、无力,甚至横纹肌溶解(酱油色尿)。
四、如何预防热射病?(重中之重!)
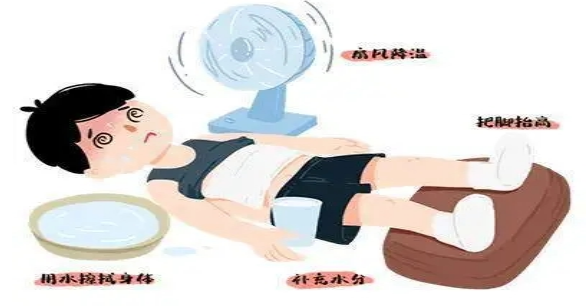
1.避免高温时段外出:尤其在夏季,上午10点到下午4点之间尽量避免户外活动。如需外出,尽量在阴凉处。
2. 保持环境凉爽:使用空调、风扇、开窗通风等降低室内温度。避免长时间待在闷热不通风的环境(如未开空调的车内!)。
3.科学补水:
主动、足量、多次饮水,不要等到口渴才喝。
在高温或高强度活动时,每小时应补充500-1000ml含少量电解质(钠、钾)的饮品(如运动饮料、淡盐水)。避免一次性大量饮用冰水或纯水(可能导致低钠血症)。
观察尿液颜色,保持浅黄色为佳(过深提示脱水)。
4.穿着适宜:选择轻薄、宽松、浅色、透气的衣物,戴宽檐帽、太阳镜,涂抹防晒霜(SPF30+)。
5. 合理安排活动:
高温天避免剧烈运动或在高温环境下长时间劳作。
如需进行体力活动,应循序渐进,逐渐适应热环境(热习服),并增加休息频率和时间,选择在阴凉通风处休息。
量力而行,切勿逞强!感觉不适立即停止。
6.关注高危人群:
婴幼儿、老年人:他们的体温调节能力弱,需特别关注。切勿将婴幼儿单独留在车内!
慢性病患者:咨询医生,了解自身疾病在高温下的风险及用药注意事项。
户外工作者、运动员、军训人员:严格遵守高温作业防护规定和训练计划,配备防暑降温措施和急救设备。
7.保证充足休息和睡眠:疲劳会增加中暑风险。
8.健康饮食:饮食清淡,多吃水果蔬菜,补充维生素和矿物质。
五、怀疑热射病怎么办?——急救黄金法则:快速降温,立即送医!

1.立即呼叫120!这是第一步,也是最重要的一步!明确告知对方可能是热射病。
2.迅速脱离高温环境:将患者转移到阴凉、通风的地方或有空调的房间。
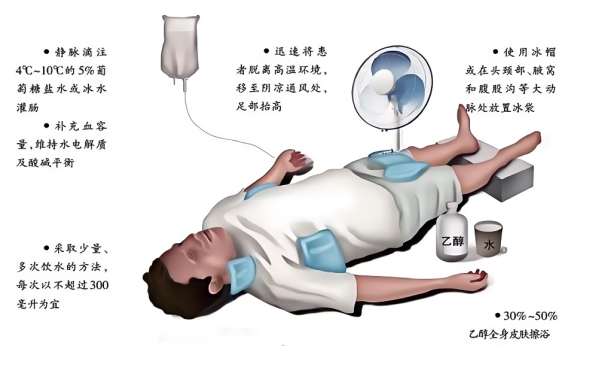
3.快速有效降温(核心目标!):争分夺秒降低核心体温至38.5-39°C以下。
4.冷水浸泡法(最有效):将患者(除头部外)浸泡在冷水中(如浴缸、水池),水温建议在15-20°C(避免过冷导致寒战)。确保有人在旁监护,防止溺水。持续搅拌水促进散热。
5.持续冷水/冰水擦拭:如无条件浸泡,用冷水(或冰水浸湿的毛巾、冰袋)持续擦拭全身皮肤,特别是颈部、腋窝、大腿根部、腘窝等有大血管经过的部位。冰袋需用薄毛巾包裹,避免冻伤。
6.扇风/吹风:用扇子、电扇或空调冷风对着患者吹,同时配合冷水擦拭,加速蒸发散热。
注意:降温过程中需持续监测体温(如可能),当核心体温降至38.5-39°C时,应减缓降温速度或停止,防止体温过低。避免使用酒精擦拭(可能被吸收或刺激皮肤)。不要给昏迷患者喂水或药物!
7.保持呼吸道通畅:如果患者呕吐,将其头偏向一侧,清理口鼻分泌物,防止窒息。
8.密切观察:等待救护车期间,持续进行降温措施,并密切观察患者意识、呼吸、脉搏等情况。如果发生抽搐,保护好患者防止碰伤,但不要强行按压肢体。
六、常见误区
误区一:“热射病就是普通中暑,休息下就好。”错!热射病是致命急症,必须立即专业救治!
误区二:“只有在大太阳底下才会得热射病。”错!高温高湿的室内(如未开空调的房间、车间、厨房)、密闭车厢内同样高危。
误区三:“大量出汗就不会得热射病。”错!劳力型热射病早期可能大量出汗,但随着病情进展,出汗可能停止。关键是看核心体温和意识状态。
误区四:“喝藿香正气水、掐人中就能治热射病。”错!这些方法对热射病无效,反而可能延误抢救时间。唯一有效的是快速物理降温和紧急送医!
误区五:“年轻人身体好,扛得住。”错!劳力型热射病主要发生在健康的青壮年身上,尤其是在高强度训练或劳动时。
总之,热射病是高温天气下最严重的中暑类型,可防、可治,但贵在“快”字!提高警惕,掌握预防措施,识别关键症状(高热>40°C,意识障碍),牢记急救原则(立即呼救120快速有效降温),是避免悲剧发生的关键。请将这份科普知识分享给身边的家人、朋友,特别是户外工作者、老人和孩子!高温无情,预防先行!
紧急情况请立即拨打:120(中国急救电话)
本文科学性由武汉东湖新技术开发区滨湖街社区卫生服务中心审核
