溶组织内阿米巴(Entamoeba histolytica Schaudinn, 1903)属内阿米巴科的内阿米巴属。是至今唯一被肯定为可引起人类阿米巴病的肠道阿米巴原虫。它与非致病性的迪斯帕内阿米巴和莫西科夫斯基内阿米巴虽形态相似,但在同工酶、限制性片段长度多态性(RFLP)和抗原性等方面存在差异。
形态
溶组织内阿米巴可分包囊和滋养体两个不同生活史期,4核包囊为感染期。
1.滋养体 溶组织内阿米巴的滋养体大小在12-60μm之间,借助单一定向的伪
足而运动,有透明的外质和富含颗粒的内质,具一个球形的泡状核,直径4~7μm。纤薄的核膜边缘有单层均匀分布,大小一致的核周染色质粒(chromatin granules)。核仁小,大小为0.5μm,常居中,周围围以纤细无色的丝状结构。在无菌培养基中,滋养体往往有2个以上的核。从有症状患者组织中分离的滋养体常含有摄入的红细胞,有时也可见白细胞和细菌(图8-1)。
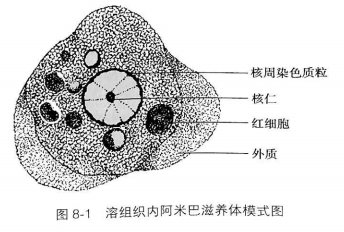
2.包囊 滋养体在肠腔 里形成包囊的过程称为成囊(encystation)。滋养体在肠腔以外的器官或外界不能成囊。在肠腔内滋养体逐渐缩小并停止活动,变成近似球形的包囊前期(preeyst),然后变成一核包囊并进行二分裂增殖。胞质内有-呈短棒状的营养储存结构即拟染色体(chromatoid body)。拟染色体的形态具虫种鉴别意义。未成熟包囊内尚含有糖原泡(glycogenvacuole)。成熟包囊有4个核,圆形,直径10- 20μm,包囊璧厚约125- 150nm,光滑,核为泡状核,与滋养体的相似但稍小(图8-2)。

生活史
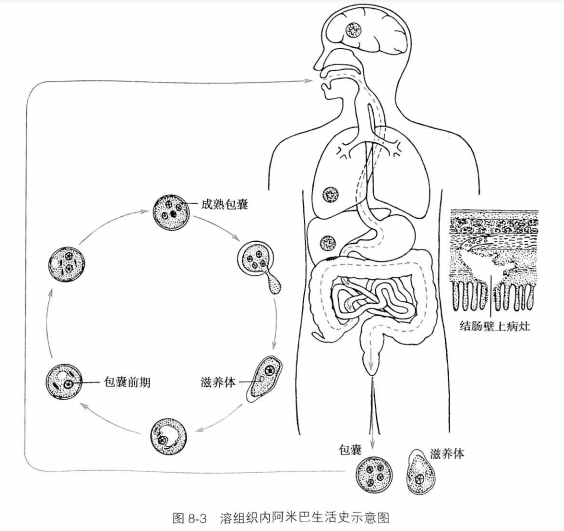
溶组织内阿米巴生活史简单,包括具有感染性的包囊期和能增殖的滋养体期。人是其适宜宿主,猴、猫、狗和鼠等也可作为偶然的宿主。人常因摄入被4核包囊污染的食物或饮水而感染。
在回肠末端或结肠的中性或碱性环境中.包囊中的虫体借助自身的运动和肠道内酶的作用,脱囊而出。4核的虫体经三次胞质分裂和一次核分裂发展成8个滋养体,随即在结肠上端摄食细菌并进行二分裂增殖。滋养体可侵人肠黏膜,春噬红细胞,破坏肠壁.引起肠壁溃疡.也可随血流进入其他组织或器官,引起肠外阿米巴病。随坏死组织脱落进入肠腔的滋养体,可随粪便排出体外,滋养体在外界环境中只能短时间存活.即使被宿主吞食也会在通过上消化道时被消化液杀死。
滋养体在肠腔内下移的过程中.随着肠内容物的脱水和环境变化等因素的刺激,可形成圆形的包囊前期,然后分泌成囊物质形成包囊,再经过二次有丝分裂形成4核包囊并随粪便排出体外(图8-3)。包囊在外界潮湿环境中可存活并保持感染性数日至1个月,但在干燥环境中易死亡。
致病
1.致病机制 溶组织内阿米巴的致病机制比较复杂,涉及虫株致病力、寄生环境和宿主免疫状态等多种因素。阿米巴滋养体具有侵人宿主组织或器官,适应宿主的免疫反应和表达致病因子的能力。滋养体表达的致病因子可破坏细胞外间质,接触依赖性地溶解宿主组织和抵抗补体的溶解作用,其中破坏细胞外间质和溶解宿主组织是虫体侵人的重要方式。溶组织内阿米巴分泌的黏附分子(半乳糖1乙酰氨基半乳糖可抑制性凝集素(Gal/GalN Ac inhibitable lertin)、
半胱氨酸蛋白酶(eysteine proteinases)、阿米巴穿孔素(amoebapore protein) 和脂磷酸聚糖分子(lipophosphoglycan molecules)等是重要的毒力因子(virulence factors)。这些毒力因子的表达水平与溶组织内阿米巴的致病相关。溶组织内阿米巴的凝集素可介导滋养体吸附于宿主结肠上皮细胞。穿孔素可使靶细胞形成离子通道,导致宿主细胞受损、溶解。半胱氨酸蛋白酶可使靶细胞溶解,或降解补体C3为C3a,从而抵抗补体介导的抗炎反应,也可降解血清型和分泌型IgA,滋养体首先通过凝集素吸附在肠上皮细胞,然后分泌穿孔素和半胱氨酸蛋白酶破坏肠黏膜上皮屏障和穿破细胞,最终杀伤宿主肠上皮细胞和免疫细胞,引起溃疡。
2.病理变化溶组织内阿米巴感染可引起肠阿米巴病和肠外型阿米巴病。肠阿米巴病多发于盲肠或阑尾,也易累及乙状结肠和升结肠,偶及回肠。典型的病理损害是口小底大的“烧瓶样”溃疡,溃疡间的黏膜正常或稍有充血水肿,除重症外原发病灶仅局限于黏膜层。镜下可见组织坏死伴少量炎性细胞,以淋巴细胞和浆细胞浸润为主,由于滋养体可溶解中性粒细胞,故中性粒细胞极少见。急性病例滋养体可突破黏膜肌层,引起液化坏死灶,形成的溃疡可深及肌层,并可与邻近的溃疡融合而引起大片黏膜脱落。阿米巴肿(amoeboma)是结肠黏膜对阿米巴刺激的增生反应,主要是组织肉芽肿伴慢性炎症和纤维化。虽仅1%-5%的病人伴有阿米巴肿,但需与肿瘤进行鉴别诊断。
溶组织内阿米巴侵入肠外组织器官后,引起肠外阿米巴病。肠外阿米巴病的病理特征呈无菌性液化性坏死,周围以淋巴细胞浸润为主几乎极少伴有中性粒细胞。滋养体多在脓肿的边缘。肝脓肿最常见,早期病变以滋养体侵入肝内小血管引起栓塞开始,继而出现急性炎症反应。随后病灶扩大,中央液化淋巴细胞浔润晶丝纤维化。脓肿大小不一,脓液则由坏死变性的肝细胞、红细胞胆汁、脂肪滴、组织残渣组成。其他组织亦可出现脓肿,例如肺、腹腔、心包、脑、生殖器官、皮肤等。
3.临床表现阿米巴病的潜伏期 2天至26天不等,以2周多见。起病突然或隐匠呈暴发性或迁延性,可分成肠阿米巴病、肠外阿米巴病。
(1)肠阿米巴病(ntestinl amobiasi):;溶组织内阿米巴滋养体侵袭肠壁引起肠阿米巴病。常见部位在盲肠和升结肠,其次为直肠.乙状结肠和阑尾,有时可累及大肠全部和一部分回肠,临床过程可分急性或慢性。急性期的临床症状从轻度.间歇性腹泻到暴发性、致死性痢疾不等。
典型的阿米巴痢疾常有腹泻,一日数次或数十次,粪便果酱色,伴奇臭并带血和黏液.80%的病人有局限性腹痛不适.胃肠胀气里急后重、厌食、恶心、呕吐等。
急性暴发性痢疾则是严重和致命性的肠阿米巴病,儿童多见。急性型可突然发展成急性暴发型,病人有大量的黏液血便、发热、低血压广泛性腹痛强烈而持续的里急后重恶心、呕吐和出现腹水,60%的病人可发展为肠穿孔,亦可发展为肠外阿米巴病。有些轻症病人仅有间歇性腹泻。慢性阿米巴病则长期表现为间
歇性腹泻腹痛.胃肠胀气和体重下降.可持续一年以 上,甚至5年之久。有些病人出现阿米巴肿,亦称阿米巴性肉芽肿(amebie granuloma),肉芽肿星团块状损害而无症状,在肠钡餐透视时酷似肿瘤,病理活检或血清阿米巴抗体阳性有助于鉴别。肠阿米巴病最严重的并发症是肠穿孔和继发性细菌性腹膜炎,呈急性或亚急性过程。
(2)肠外阿米巴病(xraintestinal amoehiasis):是肠黏膜下层或肌层的滋养体进入静脉、经血行播散至其他器官引起的阿米巴病。以阿米巴性肝脓肿(amebic liver arsess)最常见患者以青年男性为多见,脓肿多见于肝右叶,且以右叶顶部为主。肠阿米巴病例中有10%的患者伴发肝脓肿。临床症状有右上腹痛并可向右肩放射,发热肝肿大,伴触痛,也可表现为寒战、盗汗、厌食和体重下降,少部分患者甚至可以出现黄疸。穿刺可见巧克力酱样脓液,且可检出滋养体。
肝脓肿可破溃入胸腔(10%-20%)或腹腔(2%-7.5%),少数情况下可破溃入心包,若肝脓肿破溃入心包则往往是致死性的。多发性肺阿米巴病常发生于右肺下叶.多因肝脓肿穿破膈肌侵入胸腔而继发,主要有胸痛、发热、咳嗽和咳巧克力酱样的痰。X线检查可见渗出、实变或脓肿形成,甚至形成肺支气管瘘管。脓肿可破溃入气管引起呼吸道阻塞。若脓肿破溃入胸腔或气管,引流配合药物治疗十分重要,但死亡率仍近15%-30%。约1.2%-2.5%的病人可出现脑脓肿,往往是皮质的单一脓肿,临床症状有头痛、呕吐、眩晕、精神异常等。而脑脓肿患者中94%合并有肝脓肿。45%的脑脓肿病人可发展成脑膜脑炎。阿米巴性脑脓肿的病程进展迅速.如不及时治疗,死亡率高。皮肤阿米巴病少见,常由直肠病灶播散到会阴部引起,会阴部损害则会散布到阴茎或阴道甚至子宫;亦可因肝脓肿破溃而发生于胸腹部瘘管周围。
免疫
溶组织内阿米巴可抵抗宿主的自然屏障作用而侵入肠壁并随血液循环而侵入组织。巨噬细胞介导的抗阿米巴活性是宿主抗阿米巴感染的基本模式。阿米巴抗原活化的T细胞启动了巨噬细胞的效应。巨噬细胞提呈作用缺陷的动物易感染阿米巴肝脓肿或增加感染的严重性。
由T细胞产生的TNF-β ,或由T细胞或巨噬细胞产生的TNF-α可以启动巨噬细胞的活性;巨噬细胞产生的TNF-α可以作为巨噬细胞介导的活性因子而起到触杀阿米巴滋养体作用,而仅有IFN-γ、TNF-α时不能直接对阿米巴滋养体产生细胞毒作用。有研究证明,Th1型免疫反应可以有效促进抗阿米巴病及其再感染。Th1型细胞因子,尤其是IFN-Y和TNF-α可活化巨噬细胞、中性粒细胞,促进其释放NO而杀伤阿米巴。细胞因子活化的巨噬细胞杀伤阿米巴滋养体是接触依赖和非抗体依赖的。抗阿米巴抗体虽可结合在虫体表面,但可以被降解或摄入胞内。在感染初期保护性免疫主要是细胞介导的免疫应答,而体液免疫起到辅助作用。在活动性感染时,虫体抗原可调节巨噬细胞和T细胞的反应性,尤其是在肝阿米巴病的急性期,机体处于暂时免疫抑制状态,有利于虫体存活。
实验诊断
主要包括病原学诊断、血清学诊断和物理诊断。
1.病原学诊断 包括显微镜检查滋养体和包囊、体外培养法和核酸诊断。
(1)生理盐水涂片法:粪检仍是肠阿米巴病诊断的最有效手段。这种方法可以检出活动的滋养体,一般在稀便或脓血便中多见,常伴粘集成团的红细胞和少量白细胞。滋养体内可见被摄入的红细胞。滋养体在受到尿液、水等作用后会迅速死亡,故应注意快速检测、保持25~30°C以上的温度和防止尿液等污染。某些抗生素致泻药或收敛药、灌肠液等均可影响虫体生存和活动,从而影响检出率。对脓肿穿刺液等亦可行涂片检查,但应注意虫体多在脓肿壁上。另外,镜下滋养体需与宿主组织细胞鉴别:①溶组织内阿米巴滋养体大于宿主细胞;②胞核与胞质大小比例低于宿主细胞;③滋养体为泡状核,核仁居中,核周染色质粒清晰;④滋养体胞质中可含红细胞和组织碎片。
(2)碘液涂片法:对慢性腹泻患者及成形粪便以检查包囊为主,可作碘液染色以显示包囊的胞核,同时进行鉴别诊断。用甲醛乙醚法沉淀包囊可以提高检出率40%-50%。另外,对于一些慢性患者,粪检应持续1~3周,多次检查,以确保无漏诊病人。
(3)体外培养:培养法在诊断和保存虫种方面有重要意义,且比涂片法敏感。培养物常为粪便或脓肿抽出物。用Robinson培养基,对亚急性或慢性病例检出率比较高。
在粪便检查中,溶组织内阿米巴必须与其他肠道原虫相区别,尤其是结肠内阿米巴和哈门内阿米巴。哈门内阿米巴因其体积较小而易于区别,与结肠内阿米巴的区别有时则比较困难,应考虑多种鉴别标准。至于与迪斯帕内阿米巴的鉴别,目前可用的方法有同工酶分析、酶联免疫吸附试验,聚合酶链反应(polymerase chain reaction,PCR)等。
(4)核酸诊断:这是近十年来发展很快而且十分有效、敏感、特异的方法。可分离脓液、穿刺液、粪便培养物、活检的肠组织,皮肤溃疡分泌物、脓血便甚至成形便中虫体或石蜡切片中的DNA.然后以特异引物进行聚合酶链反应。通过对扩增产物进行电泳分析,可以区别溶组织内阿米巴和其他阿米巴原虫。
2.血清学诊断 主要有间接血凝试验( indireet haemagglutination test, IHA).间接荧光抗体试验(indiret immunofluorescence assay ,IFA)、酶联免疫吸附试验(enzyme-linked immunosorhentassay , ELISA)或琼脂扩散法(ACD)等。大约有90%的患者从血清中可检查到特异性抗体。
3.影像诊断 对肠阿米巴病诊断可应用结肠镜。对经显微镜检查、血清学和PCR检查均未获阳性结果的临床高度怀疑病例,可行结肠镜检并活检或吸取分泌物,进行一般固定染色、免疫组织化学或免疫荧光试验,或进行PCR检测分析。对肠外阿米巴病.例如肝脓肿.可应用超声波、计算机断层扫描(CT)和磁共振成像(MRI)检查,并结合血清学、DNA扩增分析等作出诊断。
4.鉴别诊断 肠阿米巴病应与细菌性痢疾相鉴别,后者起病急,发热,全身状态不良,粪便中白细胞多见,抗生素治疗有效,阿米巴滋养体阴性。阿米巴性肝脓肿则应主要与细菌性肝脓肿相鉴别,后者往往发生在50岁以上人群,全身情况较差,伴发热.疼痛,既往有胃肠道疾病史,阿米巴滋养体检测阴性。同时阿米巴肝脓肿亦应与肝癌、肝炎或其他脓肿相鉴别。
流行与防治
1.传播与流行 溶组织内阿米巴病呈世界性分布,在印度、印度尼西亚、撒哈拉沙漠、热带非洲和中南美洲等热带和亚热带地区感染率较高。据我国1988-1992年的调查,人群平均感染率为0.949% ,感染人数估计为1069万人,主要在西北、西南和华北地区其中云南、贵州、新疆、甘肃等地感染率超过2%。近年的调查显示,人群感染率呈下降趋势。但在局部地区或特殊人群,血清阳性率高达11.5%。因此,阿米巴性痢疾仍属我国法定管理传染病。
阿米巴病的分布主要与当地的气候条件、卫生条件及居民的营养条件有关。患阿米巴病的高危人群包括旅游者、流动人群、弱智低能人群、同性恋者,而严重的感染多发生在小儿尤其是新生儿、孕妇哺乳期妇女、免疫力低下的病人.重度营养不良和恶性肿瘤的病人及长期应用肾上腺皮质激索的病人。在某些热带和亚热带地区,感染的高峰年龄为14岁以下的儿童和40岁以上的成人。肠道阿米巴病和阿米巴肝脓肿的发病率以男性为高。有调查发现,患者中男女比例分别为2:1和7: 1.带包囊者男女比例相似。近年来,阿米巴的感染率在男性同性恋中呈明显增高态势,欧美.日本为209-30%;在欧美国家同性恋者中以迪斯帕内阿米巴感染为主,而在日本同性恋者中则以溶组织内阿米巴感染为主。
阿米巴病的传染源为粪便中持续带包囊者(cyst carrier or eyst passenger)。包囊的抵抗力较强,在适当温湿度下可生存数周并保持有感染力,且通过蝇或蟑螂的消化道仍具感染性,但对干燥高温的抵抗力不强。溶组织内阿米巴的滋养体抵抗力极差.可被胃酸杀死,无传播作用。
人体感染的主要方式是经口感染,食用被成熟包装污染的食品、饮水或使用污染的餐具均可导致感染。食源性暴发流行则是由于不卫生的用餐习惯或食用由包囊携带者制备的食品而引起。
蝇或蟑螂携带的包囊也可造成传播。另外口-肛性行为的人群,粪便中的包囊可直接经口侵入,因此阿米巴病在欧、美、日等国家被列为性传播疾病(sexually trasmitted disease ,STD)。
2.治疗 阿米巴病的治疗具有两个基本目标,一是治愈肠内外的侵人性病变,二是清除肠腔中的包囊。
甲硝唑( mteonidaol)为目前治疗阿米巴病的首选药物。对于急性或慢性侵入性肠阿粑病患者甲硝唑均适用,用于口服几乎100%吸收。另外替硝唑(inidazole)、奥硝唑(ridazole)和塞克硝唑(scnidaxole)似有相同作用。通常无症状的带包囊者.若为迪斯帕内阿米巴感染则无需治疗,但因常规镜检难以区别溶组织内阿米巴和迪斯帕内阿米巴,日10%的带包囊者为溶组织内阿米巴感染,因此目前对无症状带包囊者仍建议予以治疗,以防止发展成侵入性或作为传染源。此外,由于阿米巴表面凝集素可刺激HIV复制,因此HIV感染者合并感染致病或不致病的阿米巴时均应治疗。对于帶包囊者的治疗应选择肠壁不易吸收的且副作用小的药物,例如巴龙霉索(paromomyein)、喹碘方iodoquinfonum)二气尼特(iloxaide)等。肠外阿米巴病,例如肝、肺、脑、皮肤脓肿的治疗也以甲硝唑为主,氯喹亦为一有效药物。肝脓肿通常可药物化疗配以外科穿刺.以达到较好效果。在某些严重病例可辅以肾上腺皮质激素2~3天,以减少心脏毒性作用。中药大蒜素、白头翁等也有一定作用,但仅用中药较难达到根治目的。
溶组织内阿米巴抗甲硝唑的抗药性问题虽尚未成为严重的临床问题.但已有相关多种药物存在抗性基因的报告,故值得重视。另外.有报告提示甲硝唑对啮齿类动物有致癌性,故孕妇慎用。
3.预防 阿米巴病是一 个世界范围内的公共卫生问题,在治疗该疾病的同时,还要采取综合措施防止感染,具体方法包括对粪便进行无害化处理,以杀灭包囊;保护水源、食物,免受污染;搞好环境卫生和驱除有害昆虫;加强健康教育.以提高自我保护能力。
